Parodontitis mit einem Schnelltest erkennen
Die Parodontitis gehört zu den häufigsten Zahnerkrankungen. Bei mehr als 80 Prozent der Erwachsenen tritt sie auf. Oft wird sie erst im Alter von 40 bis 50 Jahren festgestellt, wenn die Zahnfleischentzündung schon fortgeschritten ist. Über frühzeitige Diagnosemöglichkeiten informiert Sie Heimtest-Schnelltests.de.
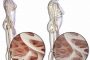
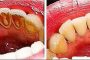
Parodontitis geht meist mit Zahnfleischschwund und Knochenabbau einher. Das Endstadium ist der Zahnausfall. – © Rosali Ziller
Übersicht
Das Zahnfleisch (Gingiva) gehört zu den sensiblen Teilen im Mund und ist zahlreichen Einflüssen ausgesetzt. Zahnstein, Plaque oder krankhafte Veränderungen wie Parodontitis und Zahnfleischentzündung (Gingivitis) lassen das betroffen Areal anschwellen und Rötungen entstehen. Zahnfleischbluten kann ein weiterer Hinweis sein.
Zu Beginn sind die Veränderungen nicht mit Schmerzen verbunden. Sie müssen dennoch behandelt werden, bevor der Zahnhalteapparat (Parodontium, griechisch: pará, neben und odous, Zahn) in Mitleidenschaft gezogen wird. Nicht selten entwickelt sich aus einer Zahnfleischentzündung eine Parodontitis.
Beide Erkrankungen haben gemeinsame Ursachen, aber im Unterschied zur Gingivitis ist bei der Parodontitis ein Knochenabbau nachweisbar. Unbemerkt und nicht behandelt, können sich als Folge die Zähne der Betroffenen lockern.
Was ist Parodontitis?
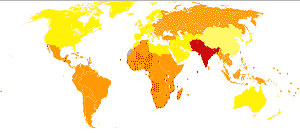
Die Zahl der weltweiten Parodontitis Erkrankungen pro 100.000 Einwohner reicht von 3,5 (hellgelb) bis über 8,5 (dunkelrot). – © Lokal_Profil, Periodontal disease world map – DALY – WHO2004, CC BY-SA 2.5
Bei der Parodontitis handelt es sich um eine Erkrankung des Zahnhalteapparates, zu dem neben dem Zahnfleisch, der Zahnzement (Cementum), die Wurzelhaut (Periodontium) und die Zahnhaltefächer (Alveolen) gehören.
Parodontitis ist weltweit verbreitet, tritt jedoch in einigen Regionen der Erde häufiger auf als in anderen.
Großflächige Entzündung
Während bei der Zahnfleischentzündung (Gingivitis) nur das Zahnfleisch betroffen ist, wird bei der Parodontitis eine Entzündung des gesamten Zahnhalteapparats diagnostiziert. Die im Zahnfleisch beginnende Entzündung hat sich ihren Weg zum Zahnzement gesucht und ist bis zur Wurzelhaut vorgedrungen. Auf der Oberfläche bilden sich harte Ablagerungen (Konkremente).
Folgenschwere Begleiterscheinung der Parodontitis ist der Knochenabbau im Bereich der Zahnwurzel, der zum Zahnverlust führt. Zahnfleischtaschen stellen Hinweise auf parodontale (den Zahnhalteapparat betreffende) Beschwerden dar. Hier sammeln sich Bakterien. Da sie das Milieu dort lieben, vermehren sie sich stark, bilden die sogenannte Zahnplaque und bewirken eine Entzündung. Man spricht deshalb von einer bakteriellen Infektion des Zahnhalteapparates.
Apikale und marginale Parodontitis
Er werden zwei Arten der Parodontitis unterschieden: die apikale und marginale. Die apikale Parodontitis (lateinisch: apex, Spitze) geht von der Spitze der Wurzel aus, während die marginale Parodontitis (lateinisch: margo, Rand) ihren Ursprung in den Randbereichen, am Zahnfleischsaum hat.
Die Ursache der apikalen Form ist der bakterielle Befall der Zahnpulpa (lateinisch: pulpa, Fleisch), auch Zahnmark oder umgangssprachlich (fälschlicherweise) Zahnnerv genannt. Die marginale Parodontitis hat eine komplexe Entstehung. Ihr geht in der Regel eine Zahnfleischentzündung voraus.
Parodontose oder Parodontitis?
Oft wird der Begriff Parodontose synonym verwendet, obwohl es sich aus medizinischer Sicht um zwei unterschiedliche Erkrankungen handelt. Die Parodontose ist keine primär entzündliche, sondern eine degenerative Erkrankung, das heißt, mit einem Abbau verbunden. Das Zahnfleisch bildet sich zurück, legt die Zahnhälse frei und führt ebenfalls zur Lockerung und schließlich zum Verlust des Zahns. Bezeichnungen für Krankheiten die auf –ose enden, weisen auf diesen nicht-entzündlichen, degenerativen Verlauf hin, während die Wortendung –itis für entzündliche Prozesse steht.
Symptome einer Parodontitis
Im Frühstadium zeigt die Parodontitis Symptome, die häufig nicht wahrgenommen oder richtig zugeordnet werden. Der Zahnarzt bewertet bei Vorsorgeuntersuchungen den Zustand des Zahnfleisches und ob es girlandenförmig und straff am Zahn anliegt.
Frühe Warnsignale
Im frühen Stadium einer Parodontitis ist dies nicht mehr der Fall. Früh zeigen sich Unebenheiten in der Zahnfleischoberfläche, die in diesem Stadium nicht gerötet sein muss. Es gibt weitere Warnsignale, die auf eine Parodontitis hinweisen.
Zu ihnen gehören Zahnfleischbluten während der Mundhygiene und spontan auftretend, Rötungen und Anschwellen des Zahnfleisches, die für ein entzündetes Zahnfleisch, eine Gingivitis, sprechen. Fortwährender übler Geschmack und anhaltend unangenehmer Mundgeruch sowie Zahnfleischrückgang, der zu einer erhöhten Schmerzempfindlichkeit an den Zahnhälsen führt, gehören ebenfalls zu den Hinweisen. Viele dieser Anzeichen treten schleichend zutage.
Schwerwiegende Folgen
Im fortgeschrittenen Stadium schmerzen die betroffenen Stellen zunehmend. Gelockerte Zähne und Eiteraustritt am Zahnfleischsaum zeigen, dass die Erkrankung sich ausgeweitet und das Beschwerdebild verschlechtert hat. Schließlich gehört der Zahnausfall zum finalen Anzeichen der Erkrankung.
Parodontitis Risikofaktoren
Faktoren, die für eine Vermehrung der Bakterien in der Mundhöhle sorgen, begünstigen die Ausbildung einer Parodontose. Eine nicht ausreichende Mundhygiene verstärkt die Plaque Bildung. Die mikrobiellen Beläge auf den Zähnen und in den Zwischenräumen verstärken sich. Ein ständiges Überangebot an Zucker lässt Karies auslösende Keime innerhalb der Plaque wachsen und ist darüber hinaus ein ideales Milieu für die Bakterien selbst.
Diabetes erhöht das Risiko
Die Zuckerkrankheit Diabetes gilt als Risikofaktor, insbesondere, wenn der Zuckerspiegel schlecht eingestellt ist und deshalb häufig Hyperglykämien, das heißt, erhöhte Blutzuckerwerte auftreten. Bei diesen Patienten erhöht sich die Gefahr, eine Parodontitis auszubilden um das Dreifache. Sie schreitet rascher voran und die Zahnfleischbehandlung gestaltet sich erheblich schwieriger.
Bei einer geschwächten Immunabwehr verbreiten sich besonders aggressive Bakterien und verstärken die Entzündungen und die zu Parodontitis führenden Reaktionen.
Sechsfaches Risiko für Raucher
Raucher zeigen eine verringerte Immunantwort auf die Bakterien in der Mundhöhle und damit eine deutliche Anfälligkeit für Parodontitis: Etwa 70 Prozent der Erkrankten konsumieren regelmäßig Tabak. Das Nikotin ist für eine gehemmte Durchblutung verantwortlich. Auf diese Weise werden die Immunzellen nur eingeschränkt an den Ort des Geschehens transportiert. Mit dem Rauchen werden über 4800 chemische Stoffe inhaliert.
Zehn Zigaretten pro Tag genügen, um das Risiko für Parodontitis anzuheben. Bei mehr als einer Packung Zigaretten pro Tag erhöht sich die Gefahr auf das Sechsfache. Frühwarnzeichen wie Zahnfleischentzündungen und -bluten sind häufig nicht zu erkennen, sodass die Krankheit zu spät diagnostiziert wird.
Hormon- und Vitaminmangel
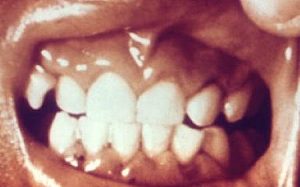
Vitamin C Mangel kann Skorbut verursachen, eine Krankheit, die mit Zahnfleischentzündung und Zahnausfall einhergeht. – © CDC/ Nutrition Program (https://phil.cdc.gov/phil/home.asp)
Ein veränderter Hormonstatus wird ebenfalls nicht selten von Veränderungen begleitet, die zum Beschwerdebild einer Parodontitis führen. Frauen während einer Schwangerschaft und Jugendliche während der Pubertät sind besonders gefährdet.
Der Zusammenhang zwischen Vitaminmangel und ausfallenden Zähnen ist aus den alten Seemannsfilmen bekannt, in denen Skorbut die Schiffsmannschaften deutlich dezimierte.
Ein Mangel an Vitamin C ist heute eher unwahrscheinlich, dennoch gibt es einen Zusammenhang zwischen der Ausbildung von Parodontitis und einer ausgewogenen Ernährung. Deutlich wird dies bei Patienten mit Darmerkrankungen wie dem Leaky-Gut-Syndrom, wenn die Aufnahme wichtiger Bestandteile aus der Nahrung wie Vitamine und Mineralien gestört ist.
Genetische Faktoren
Inzwischen beweisen mehrere wissenschaftliche Studien, dass es eine genetische Prädisposition, das heißt, eine erblich bedingte Anfälligkeit, gibt. Bestimmte Varianten von Genen, die im Zusammenhang mit dem Entzündungsgeschehen stehen, haben einen Einfluss auf das Krankheitsbild gezeigt.
Diagnose von Parodontitis
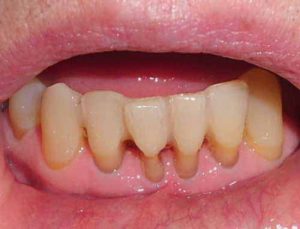
Parodontitis kann durch eine Untersuchung der Mundflora auf Bakterien, durch Röntgen des Kieferknochens oder mittels eines Schnelltests diagnostiziert werden. – © CDC (https://phil.cdc.gov/phil/home.asp)
In der Zahnmedizin werden standardgemäß der sogenannte Parodontale Sceening Index (PSI) und der Röntgen Befund zur Parodontitis Diagnose herangezogen. Für die Ermittlung des PSI werden mit einer speziellen Parodontalsonde die Tiefe der vorhandenen Zahnfleischtaschen und die Blutungsneigung des Zahnfleisches ermittelt sowie die Rauigkeit der Zahnoberflächen bestimmt. Diese Untersuchung verursacht keine Schmerzen und keine zusätzlichen Verletzungen.
Schweregrad-Abstufungen
Das Ergebnis wird als Codes erfasst, die als Werte von null bis vier das Ausmaß des Befalls darstellen. Code null bedeutet gesundes Zahnfleisch und ein Zahnbett ohne Auffälligkeiten. Bei einem Code eins und zwei ist das Zahnfleisch entzündet, bei einem Code drei und vier liegt eine Parodontitis mittlerer beziehungsweiser schwerer Form vor. Grad eins und zwei werden mit Mundhygienemaßnahmen, wie Zahnsteinentfernung und professionelle Zahnreinigung behandelt. Bei Grad drei und vier erfolgt eine systematische Behandlung der Parodontitis.
Krankenkasse bezahlt nicht alle Untersuchungen
Ein Parodontose-Test im Speichel gibt Aufschluss darüber, welche Bakterien den Mund besiedeln und sich in den Zahnfleischtaschen eingenistet haben. Die Typisierung der Bakterien übernimmt die gesetzliche Krankenkasse (GKV) nur in schweren Fällen. Dabei werden die verschiedenen Bakterien anhand ihrer DNA identifiziert.
Eine andere Methode, die auf der Analyse von DNA aus einem Mundschleimhaut Abstrich beruht, ermittelt das Risiko, aufgrund der genetischen Veranlagung an Parodontose zu erkranken. Diese Untersuchung wird ebenfalls nicht als Krankenkassenleistung anerkannt.
Röntgenaufnahmen stellen den Kieferknochen mit eventuell vorhandenen Entzündungen dar oder zeigen einen Knochenschwund an. Ablagerungen (Konkremente) lassen sich ebenfalls erkennen. Bei den klassischen Methoden werden Veränderungen diagnostiziert, die durch den Krankheitsprozess eingeleitet wurden.
Selbstdiagnose mit dem Parodontitis-Test
Erfolg versprechender für die Behandlung sowie zeitsparender sind jedoch Tests, die früher Parodontose erkennen. Ein Marker, der in verschiedenen medizinischen Studien seinen Wert für die Vorhersage beweisen konnte, ist die aktive Matrix-Metalloproteinase-8 (aMMP-8). Es handelt sich um ein körpereigenes Enzym, das während der Entzündung aktiv ist, durch die eigene Abwehr angeregt wird und zerstörerisch auf das Gewebe im Mundraum wirkt. Mit diesem Test wird der Gewebeabbau sehr früh erkannt, noch vor den klinischen Zeichen, die mit den Standard-Verfahren erfasst werden.
Klarheit in wenigen Minuten
In einem Parodontitis-Test zur Selbstdiagnose kann auf diese Weise im Speichel schnell und einfach nach diesen Frühwarnzeichen gesucht werden. Nach zehn Minuten liegt bereits das Ergebnis vor. Den Test können Sie auch bei einem Zahnarzt durchführen lassen, jedoch übernehmen gesetzliche Krankenkassen die Kosten bisher nicht. Für Selbstzahler entstehen Kosten in Höhe von 40 – 50 Euro. Wesentlich günstiger und bequemer ist es da, den Parodontitis Test online zu bestellen. Günstige Bezugsquellen finden Sie hier auf Heimtest-Schnelltests.de.
Was hilft gegen Zahnfleischentzündung?
Wichtigste Maßnahme, um zu vermeiden, dass sich das Zahnfleisch entzündet, ist eine regelmäßige und wirkungsvolle Mundhygiene. Zweimal täglich im Minimum und unter Verwendung geeigneter Zahnbürsten, Zahnseide und Interdentalbürstchen Zahnbeläge zu entfernen, dient als wirkungsvolle Prophylaxe. Nutzen Sie spezielle Zahncreme zur wirkungsvollen Prävention und Heilung. Gute Bewertungen hat z. B. Parodontax Zahncreme.*
PZR schützt
Regelmäßige professionelle Zahnreinigung (PZR) durch den Zahnarzt verhindert die Bildung schädlicher Plaque. Zweimal pro Jahr sollte diese durchgeführt werden, auch wenn es nicht von den Krankenkassen erstattet wird. Ist die Zahnfleischentzündung fortgeschritten und sind die Zahntaschen betroffen, kommen Antibiotika als Mittel gegen Zahnfleischentzündung zum Einsatz.
Hausmittel bei Parodontitis
Mundspülungen mit desinfizierenden und entzündungshemmenden Lösungen unterstützen die Behandlung. Verschiedene Kräuter wie Kamille, Thymian, Myrrhe und Salbei in Tinkturen oder Lösungen haben sich als Zahnfleischentzündung Hausmittel bewährt. Neuste Studien weisen darauf hin, dass auch probiotische Bakterien, wie sie z. B. in probiotischen Joghurts vorkommen, die Mundflora verbessern und indirekt entzündungshemmend wirken können.
Bei einer fortgeschrittenen Erkrankung müssen die entzündeten Zahnfleischtaschen oft unter Beteiligung der Zahnwurzel ausgeschabt werden, um die Herde zu beseitigen. In einigen Fällen kommen Ultraschall, Lasersysteme oder chirurgische Verfahren zum Einsatz. Ziel der Parodontitis Behandlung ist es, das Fortschreiten zu unterbinden und nach Möglichkeit, den Zahn zu erhalten. In diesem Stadium ist eine vollständige Wiederherstellung nicht mehr möglich.
Angesichts der Ausbreitung dieser Erkrankung und der dramatischen Folgen gehört die Entwicklung neuer Therapien zu den wichtigsten Forschungsgebieten in der Zahnmedizin. Die Parodontologie widmet sich dem Erkennen und der Behandlung von Parodontitis, einschließlich der Erforschung der noch offenen Fragen.
Blutendes Zahnfleisch kann auf Zahnfleischtaschen hinweisen, in denen sich Bakterien eingenistet haben. Sie können Parodontitis verursachen, eine Erkrankung des Zahnhalteapparates. Schlechte Zahnpflege und Rauchen sind die häufigsten Risiko-Faktoren. Am Ende kommt es zum Zahnverlust, der beim rechtzeitigen Erkennen hätte verhindert werden können. Ein Selbsttest, der Anzeichen einer Parodontose früher als andere Verfahren erkennt, bietet die Chance, durch geeignete Maßnahmen zur rechten Zeit den Prozess aufzuhalten. Bestellen Sie hier Ihren Parodontitis-Test!
Quellen:
abgerufen am 09.04.2024
abgerufen am 09.04.2024
abgerufen am 09.04.2024
abgerufen am 09.04.2024
abgerufen am 09.04.2024